糖尿病,這場昔日被視為個人健康問題的戰役,如今已然演變為攸關家庭幸福、醫療體系韌性與國家財政穩健的結構性命題。當台灣成人盛行率逼近每八人一例,全球患者數已突破五億大關,這股「慢性流行病」的影響力早已超越診間藩籬,躍升為社會治理、產業創新與公共衛生領域刻不容緩的集體挑戰。面對從第一型、第二型,乃至妊娠糖尿病與單基因亞型的多重面貌,單純的降血糖策略已不足以抵禦未來風險;台灣迫切需要的是一套以預防為核心、科技與社會支持並進的全方位轉型方案。
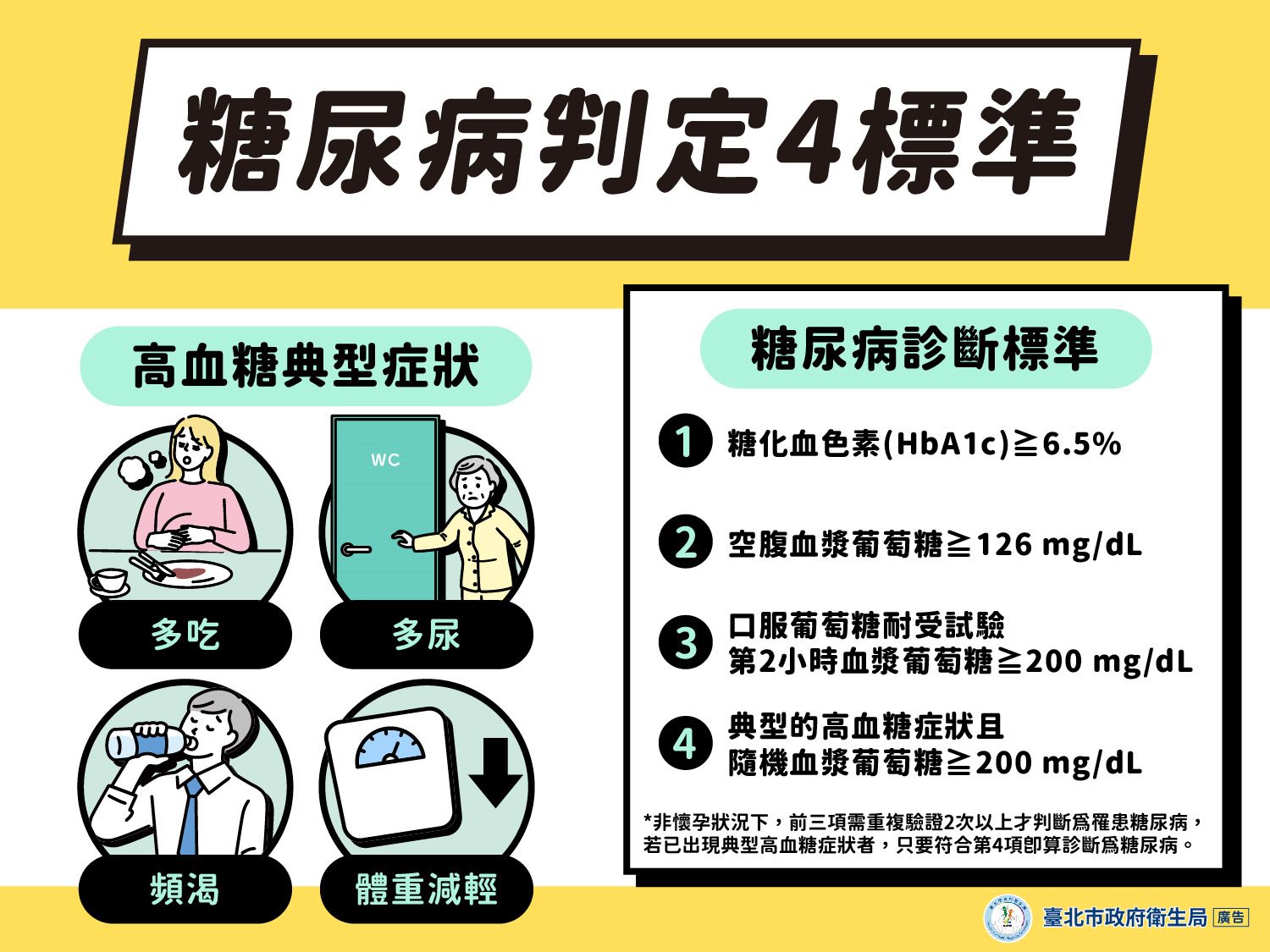
警鐘響起:台灣與全球的嚴峻挑戰
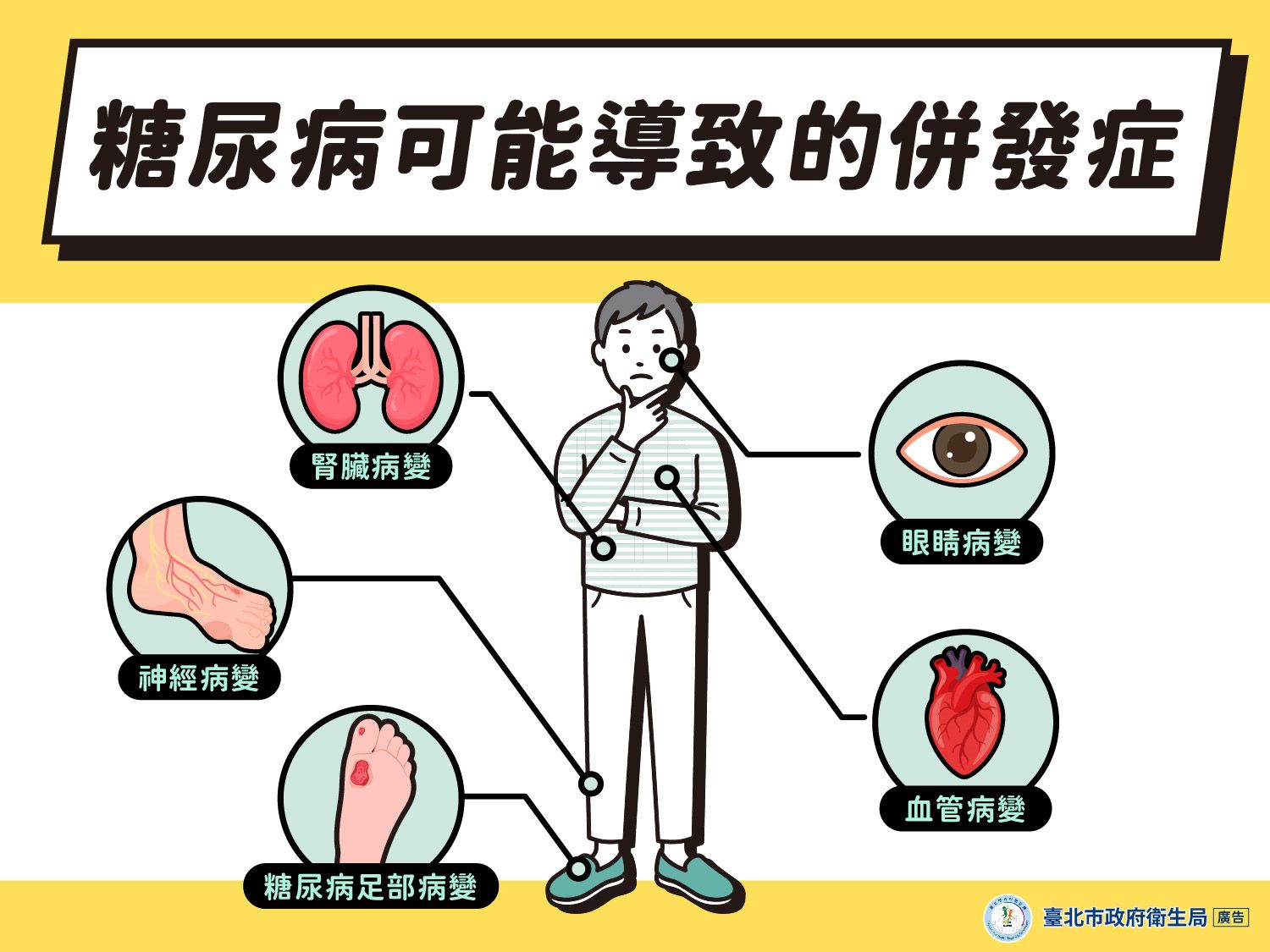
台灣近年來糖尿病盛行率持續攀升,成人盛行率更高達12.8%,與全球趨勢如出一轍。其中,第二型糖尿病佔絕大多數,且令人憂心的是,其發病年齡逐漸年輕化,與肥胖的連結日益緊密;妊娠糖尿病更暗藏著母嬰雙方未來罹患第二型糖尿病的高風險警訊。然而,糖尿病的真正代價遠不止於藥費或檢查費用。糖尿病引發的心血管疾病、腎衰竭、視力喪失、神經病變乃至截肢…等嚴重併發症,不僅造成患者失能、家庭沉重照護負擔,更對國家醫療資源構成巨大耗損。糖尿病,本是本可預防的生活及飲食的現代習慣病,現在卻逐漸成為日益加劇的國家級重大健康危機。
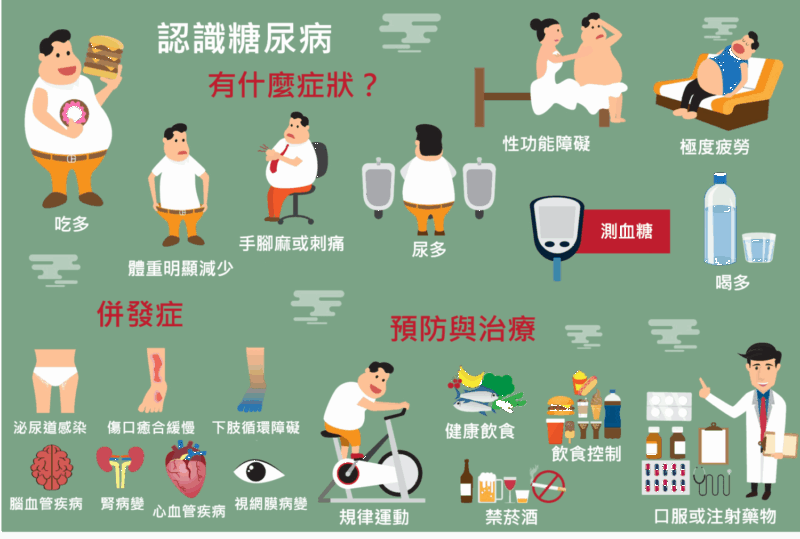
複雜成因:解構糖尿病的多維根源
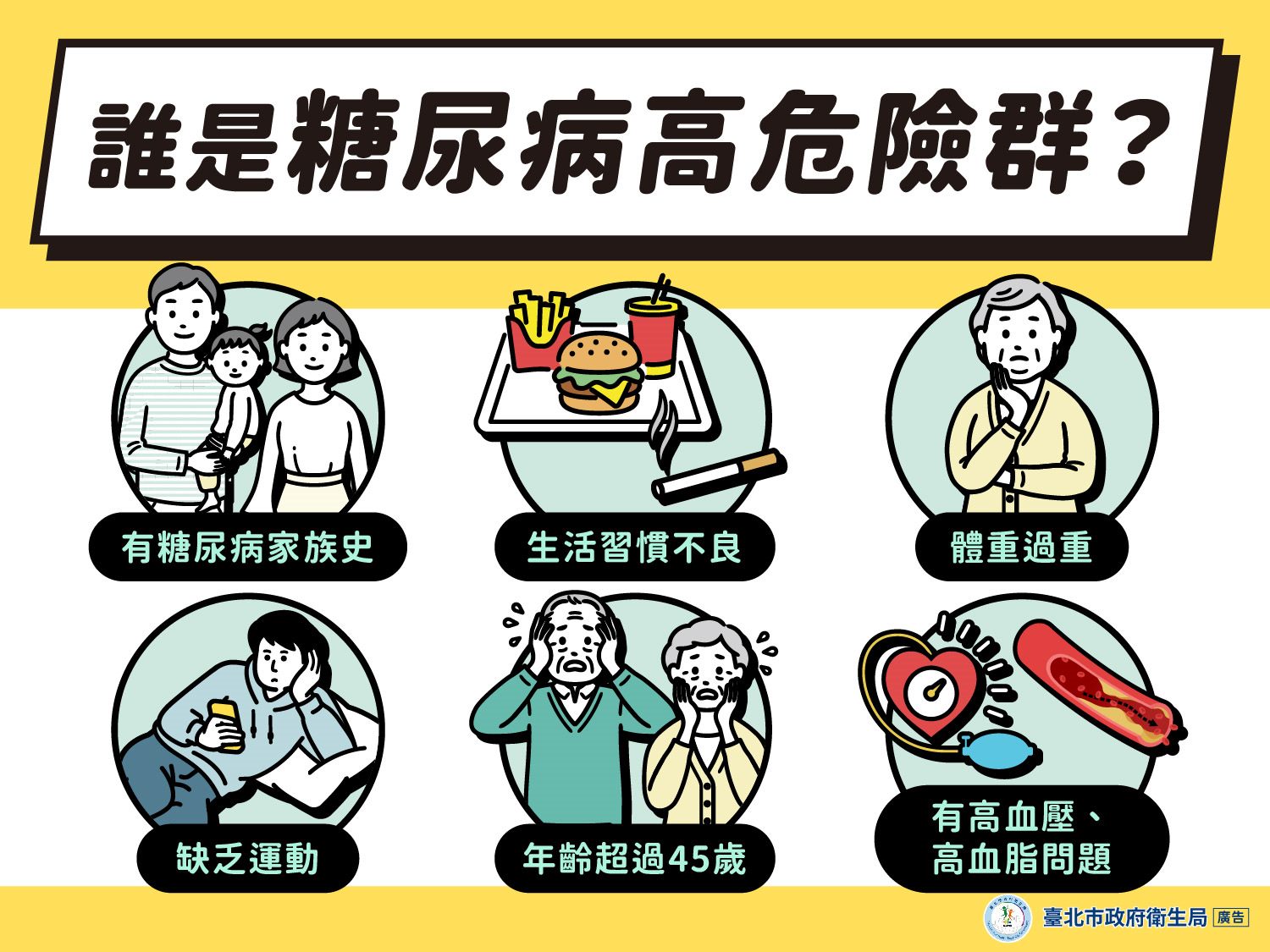
糖尿病的成因錯綜複雜,涵蓋遺傳 predisposition、免疫反應與環境因素三大面向的交互作用。第一型糖尿病的自體免疫機制提醒我們,並非所有糖尿病都能單純透過生活型態改變來預防;而第二型糖尿病則深受都市化飲食習慣、久坐生活模式與內臟肥胖的深刻影響。妊娠糖尿病則敲響了下一代健康風險的警鐘,凸顯了孕期與產後健康管理不容忽視的重要性。從宏觀的公共衛生角度審視,僅僅依賴個人意志力來改變飲食與運動習慣,已不足以扭轉整體流行趨勢;唯有結合更健全的環境設計、更廣泛的社區支持與更有效的政策誘因,方能有效降低新發病例。
治療典範轉移:從控糖到全方位照護的革新
近年來,糖尿病治療已從單純追求血糖控制,邁向心腎保護、體重管理與個人化精準醫療照護的全新典範。SGLT2抑制劑與GLP-1受體促效劑等新一代藥物,不僅能有效降糖,更帶來顯著的心血管與腎臟保護效益,並能輔助體重管理;連續血糖監測(CGM)、人工胰臟系統與數位健康管理工具的普及,則大幅提升了治療精準度與患者的生活品質。更前瞻的基因與細胞療法,雖仍處於臨床試驗階段,卻為未來實現「治癒性」策略燃起了希望。這些先進技術與藥物的普及,迫切要求健保與醫療體系在給付政策、分級照護體系與資源分配上做出策略性調整,確保高風險族群能及時受惠。

治理盲點:阻礙全面應對的社會鴻溝
儘管醫療科技日新月異,實務操作上仍存在多重治理盲點,阻礙了糖尿病防治的全面進展:
篩檢不足與延遲診斷: 第二型與妊娠糖尿病早期常無明顯症狀,若缺乏系統性篩檢機制,許多患者往往在併發症出現後才被診斷,錯失黃金治療期。
資源分配不均: 偏鄉地區、低收入戶與原住民族群因醫療可近性不足與健康識能偏低,導致其盛行率與併發症負擔相對更重,加劇了健康不平等。
跨部會與跨領域協作不足:飲食、運動、教育、社福與醫療等相關政策若各自為政,缺乏整合協調,難以形成綿密有效的預防與照護網絡。
心理支持與自我管理教育缺位: 糖尿病管理不僅是身體層面,更涉及患者的心理健康與生活品質。然而,心理支持與長期自我管理教育常被忽略,卻是提升治療成效與減少併發症的關鍵環節。
展望未來:建構全民健康的行動藍圖
要將糖尿病從「個人健康課題」昇華為「國家級解決方案」,我們必須同步推動以下策略,共築全民健康的防線:
1. 強化初級預防與社區篩檢:以社區為核心,推動結構化的生活型態介入計畫,針對糖尿病前期與高風險族群,提供結合營養教育、體能活動的減重與運動方案。
2. 擴大早期篩檢與介入: 將妊娠糖尿病篩檢與產後追蹤納入常態化服務,並於基層診所建立快速轉介機制,確保高風險孕產婦及早獲得照護。
3. 優化健保給付與分級照護: 針對具心腎保護效益的新型藥物與CGM等先進設備,建立合理且彈性的給付條件,降低高風險患者的經濟負擔,提升可近性。
4. 彌補城鄉差距與弱勢關懷: 透過發展遠距醫療、行動醫療服務與社區衛教推廣,提升偏鄉與弱勢族群的醫療可近性與健康識能。
5. 整合跨部會資源,共創健康環境: 攜手教育、運動、農業與社福部門,共同設計健康友善的公共環境,例如推動校園營養午餐改革、營造城市步行與自行車友善設施。
6. 重視心理與家庭支持: 建立健全的糖尿病心理照護網絡,並強化對家庭照護者的教育與支持機制,提升患者整體生活品質與治療依從性。
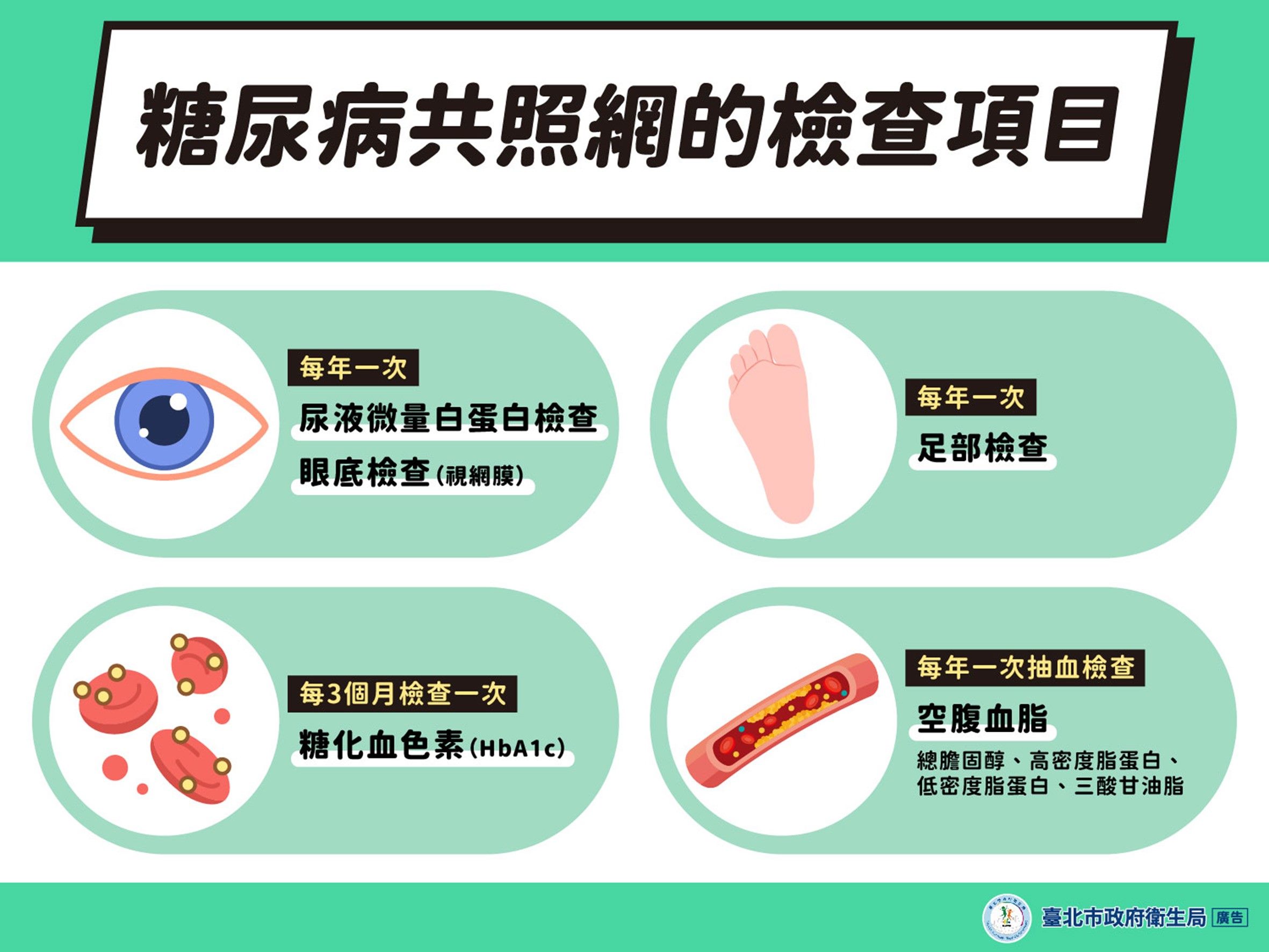
糖尿病是一場漫長而艱鉅的戰役,它不僅需要醫療科技的持續創新,更仰賴社會制度的深層重塑。當我們將視角從「如何降血糖」拓展至「如何全面保護心腎、維持身體功能、減少失能」,就能把治療的重心從被動的搶救轉向主動的預防與整合式照護。

政府、醫療體系、社區乃至每一位公民,都應成為這場國家級健康改善工程不可或缺的一部分:政府在醫療政策上要提供更多的資源與改進誘因,提供個人化醫療輔助及提高醫療檢測儀器的迭代升級,在社區上也要提供支持與健康環境,而個人則以積極的生活型態改變回應健康風險。唯有如此,糖尿病才能從沉重的社會負擔,逐步轉化為一個可控、可管理,甚至有望逆轉的公共衛生議題,讓台灣民眾共同邁向更健康的未來。

